ओटोस्क्लेरोसिस के लिए लेजर स्टैपेडोटॉमी
Main Text
Table of Contents
ओटोस्क्लेरोसिस प्रगतिशील प्रवाहकीय सुनवाई हानि का कारण बन सकता है, जिससे जीवन की गुणवत्ता काफी प्रभावित हो सकती है। सर्जरी चुनने वाले रोगियों के लिए, टाइम्पैनिक झिल्ली को ऊंचा किया जाता है, और मध्य कान की जगह का पता लगाया जाता है। यदि सर्जन पुष्टि करता है कि स्टेप्स अंडाकार खिड़की में तय किया गया है, तो या तो एक स्टेपडोटॉमी या स्टेपेडेक्टोमी किया जा सकता है। स्टेपेडोटॉमी में, सर्जन स्टेप्स सुपरस्ट्रक्चर को हटा देता है, फुटप्लेट में एक फेनेस्ट्रेशन बनाता है, और वेस्टिब्यूल में फेनेस्ट्रेशन के माध्यम से इन्कस से एक कृत्रिम अंग रखता है। इस उदाहरण में, रोगी लगभग सभी सुनवाई को फिर से हासिल करने में सक्षम था जो स्टेप्स निर्धारण के परिणामस्वरूप खो गया था।
ओटोस्क्लेरोसिस वाले अधिकांश रोगियों के लिए विशिष्ट, हमारे रोगी को कई वर्षों में धीरे-धीरे प्रगतिशील सुनवाई हानि के साथ प्रस्तुत किया गया। रोगी ने कान की सर्जरी, कान के संक्रमण, आघात, शोर जोखिम, या ओटोटॉक्सिक दवाओं जैसे किसी भी महत्वपूर्ण ओटोलॉजिक इतिहास से इनकार किया। रोगी की मां को 40 के दशक के अंत में सुनवाई हानि हुई थी और उन्होंने श्रवण सहायता का उपयोग किया था।
शारीरिक परीक्षण पर, रोगी के बाहरी कान दिखने में सामान्य थे। बाहरी श्रवण नहरें सामान्य थीं। टिम्पैनिक झिल्ली स्पष्ट थी, बिना वापसी या सूजन या मध्य कान बहाव के सबूत के। "श्वार्टज़ साइन" का कोई सबूत नहीं था, जो सक्रिय ओटोस्क्लेरोसिस का संकेत देने वाले प्रोमोंटरी का गुलाबी रंग था। एक ट्यूनिंग फोर्क परीक्षा (512 हर्ट्ज) का प्रदर्शन किया गया था, जो बाएं कान (नकारात्मक रिने) में वायु चालन से अधिक हड्डी चालन का प्रदर्शन करता है। एक वेबर परीक्षण किया गया था, जिसमें बाएं कान में पार्श्वीकरण था, जो एक प्रवाहकीय सुनवाई हानि की पुष्टि करता था। 512 हर्ट्ज पर, यह कम से कम 25-डीबी एयर-बोन-गैप का संकेत है। 256 हर्ट्ज और 1024 हर्ट्ज पर नकारात्मक रिने परीक्षण क्रमशः 15 डीबी और 35 डीबी के वायु-हड्डी-अंतर स्तर को दर्शाते हैं।
रोगी के ऑडियोग्राम ने सभी आवृत्तियों में एक प्रवाहकीय सुनवाई हानि का प्रदर्शन किया। श्रवण हानि आम तौर पर कम आवृत्तियों में शुरू होती है और उच्च आवृत्तियों को शामिल करने के लिए आगे बढ़ती है क्योंकि निर्धारण अधिक व्यापक हो जाता है।
2000-हर्ट्ज आवृत्ति (चित्रा 1) पर एक "कारहार्ट नॉच" था। यह परीक्षण का एक यांत्रिक साक्ष्य है, न कि एक सच्चा सेंसरिन्यूरल श्रवण हानि। मनुष्यों में सामान्य ऑसिकुलर अनुनाद लगभग 2000 हर्ट्ज है, जो स्टेप्स निर्धारण द्वारा बिगड़ा हुआ है।
ध्वनिक सजगता भी वर्कअप का एक महत्वपूर्ण घटक है। यदि स्टेप्स ओटोस्क्लेरोसिस से प्रभावित होता है, तो प्रभावित कान में संबंधित सजगता कम या अनुपस्थित होगी। कम अनुपालन के कारण टाइम्पैनोमेट्री भी कम (ए एस) शिखर दिखा सकतीहै।
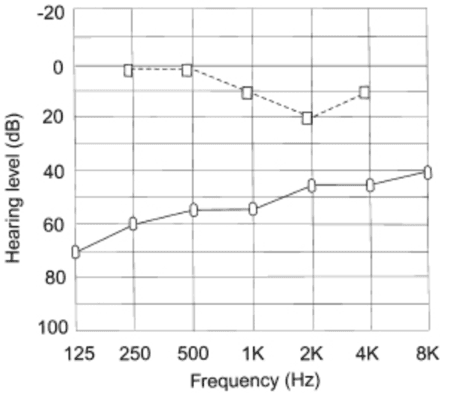
चित्र 1. "ओटोस्क्लेरोसिस वाले रोगी का विशिष्ट ऑडियोग्राम". कारहार्ट प्रभाव 2000 हर्ट्ज पर प्रदर्शित किया जाता है।
अधिकांश रोगी जीवन के 4 वें दशक में ध्यान देने योग्य सुनवाई हानि का अनुभव करते हैं लेकिन इस समय से पहले या बाद में लक्षणों के साथ उपस्थित हो सकते हैं। रोग प्रक्रिया की विविधता को देखते हुए, सुनवाई हानि की प्रगति और समापन बिंदु की भविष्यवाणी करना मुश्किल है, खासकर कॉक्लियर ओटोस्कुलेरोसिस के उदाहरणों में।
रोगी अपने श्रवण हानि का निरीक्षण करने, श्रवण यंत्र के साथ पर्यावरणीय ध्वनियों को बढ़ाने या शल्य चिकित्सा हस्तक्षेप से गुजरने का चुनाव कर सकते हैं। प्रीऑपरेटिव रूप से खराब भाषण भेदभाव स्कोर वाले रोगियों को सर्जरी से कम लाभ होने की संभावना है और उन्हें इस तरह से परामर्श दिया जाना चाहिए।
इस मामले में, रोगी की सुनवाई हानि उसके जीवन की गुणवत्ता को काफी प्रभावित कर रही थी। वह श्रवण यंत्र नहीं पहनना चाहती थी और सर्जरी कराने के लिए चुनी गई थी।
सक्रिय मध्य कान के संक्रमण या टाइम्पैनिक झिल्ली छिद्र वाले रोगियों में स्टेपेडोटॉमी नहीं होना चाहिए।
स्टैपेडोटॉमी सामान्य या स्थानीय संज्ञाहरण के तहत किया जा सकता है। यह रोगी की स्वास्थ्य स्थिति के साथ-साथ रोगी की प्राथमिकता के आधार पर निर्धारित किया जा सकता है। स्थानीय संज्ञाहरण के तहत स्टेपेडोटॉमी का प्रदर्शन किसी भी वेस्टिबुलर लक्षणों की शुरुआत का पता लगाने का लाभ प्रदान करता है।
रोगी को लापरवाह स्थिति में रखा जाता है, जिसमें सिर को ऑपरेटिव साइड से दूर कर दिया जाता है। बिस्तर को 180 डिग्री घुमाया जाता है ताकि सर्जन और सहायक को एनेस्थिसियोलॉजी सेटअप द्वारा बिना किसी बाधा के काम करने की अनुमति मिल सके।
अंडाकार खिड़की से चेहरे की तंत्रिका की निकटता को देखते हुए, लेखक बाईमोडल चेहरे की तंत्रिका निगरानी इलेक्ट्रोड के साथ स्टेपेडोटॉमी प्रक्रियाओं का प्रदर्शन करते हैं, जिन्हें निचले ऑर्बिकुलरिस ओकुली और ओरिस मांसपेशियों में रखा जाता है।
कान नहर, कान, और ऑरिकल से लगभग 10 सेमी आगे की जगह को बीटाडीन समाधान के साथ तैयार किया जाता है। रोगी को फिर मानक फैशन में लपेटा जाता है। एपिनेफ्रीन के साथ स्थानीय एनेस्थेटिक का एक इंजेक्शन रोगी को तैयार करने से पहले माइक्रोस्कोप के तहत किया जा सकता है ताकि प्रक्रिया शुरू करने से पहले अधिक समय दिया जा सके।
कान को तैयार करने और लपेटने के बाद, ऑपरेटिव माइक्रोस्कोप के तहत नहर की जांच की जाती है। नहर को बाहरी श्रवण नहर की त्वचा को चोट न पहुंचाने की देखभाल के साथ तैयारी समाधान से सिंचित किया जाता है। ऐसे कई चीरे हैं जिनका उपयोग टाइम्पानोमेटल फ्लैप के लिए किया जा सकता है।
- टाइप 1: 6 बजे की स्थिति में वार्षिकी के 3 मिमी पार्श्व से शुरू होने वाला एक सुडौल चीरा लगाया जाता है। यह एन्यूलस के लगभग 7 मिमी पार्श्व की दूरी तक घुमावदार है और फिर 12 बजे की स्थिति तक बेहतर रूप से विस्तारित होता है।
- टाइप 2: एक सीधा चीरा 6 बजे की स्थिति से एन्यूलस से 6-7 मिमी पार्श्व रूप से किया जाता है। एक दूसरा सीधा चीरा 12 बजे की स्थिति से एन्यूलस से पार्श्व रूप से एक समान दूरी तक किया जाता है, और फिर दो चीरे जुड़े होते हैं। <>/
टाइम्पैनोमीटल फ्लैप के लिए विधि के बावजूद, "बहुत छोटा" बनाम "बहुत लंबा" का संतुलन है। यदि फ्लैप बहुत लंबा है, तो यह अवरोधक हो जाता है और पूर्ववर्ती विज़ुअलाइज़ेशन को रोकता है। यदि यह बहुत छोटा है, तो यह स्कटम को हटाने के बाद मध्य कान की जगह को कवर नहीं कर सकता है।
टाइम्पानोमेटल फ्लैप को इस बात की देखभाल के साथ बढ़ाया जाता है कि फ्लैप को फाड़ न दिया जाए। जब एन्यूलस तक पहुंच जाता है, तो इसे पोस्टरोइनफेरियर क्वाड्रंट में सल्कस से ऊंचा किया जाता है। इसे 6 बजे की स्थिति से हीन रूप से ऊंचा किया जाता है। इस क्षेत्र में कई छोटे जहाज हैं, और एपिनेफ्रीन के साथ जेलफोम का एक टुकड़ा हेमोस्टेसिस के साथ-साथ फ्लैप को ऊंचा रखने के लिए भी लगाया जा सकता है। एन्यूलस को बेहतर रूप से ऊंचा किया जाता है, और कॉर्डा टाइम्पानी तंत्रिका की पहचान की जाती है। इसे एन्यूलस और टाइम्पैनिक झिल्ली से दर्दनाक रूप से अलग किया जाना चाहिए, तंत्रिका को खींचने से बचना चाहिए क्योंकि इसके परिणामस्वरूप डिस्गेसिया हो सकता है। मॉलस या इंकस के निर्धारण को रोकने और स्टेप्स के निर्धारण की पुष्टि करने के लिए ऑसिकुलर चेन को बंद किया जाना चाहिए। आमतौर पर, स्टेप्स निर्धारण के परिणामस्वरूप हाइपरमोबाइल इनक्यूडोस्टेपेडियल (आईएस) संयुक्त होगा। गोल खिड़की की भी जांच की जानी चाहिए ताकि यह सुनिश्चित किया जा सके कि पुनरावृत्ति नहीं हुई है।
आमतौर पर, आईएस संयुक्त और स्टेप्स / अंडाकार खिड़की तक विज़ुअलाइज़ेशन और पहुंच प्रदान करने के लिए स्कटम को हटा दिया जाना चाहिए। यह या तो इलाज या ड्रिल के साथ पूरा किया जा सकता है। इसके बाद, आईएस संयुक्त को अलग किया जाता है। यह पीछे-से-पूर्ववर्ती दिशा में किया जाना चाहिए, जिससे स्टेपेडियल कण्डरा को पृथक्करण के दौरान काउंटर-कर्षण प्रदान करने की अनुमति मिलती है। अलग होने पर, कण्डरा को तेजी से या लेजर के साथ विभाजित किया जा सकता है। स्टेप्स के पीछे के क्रूस को तब लेजर के साथ विभाजित किया जाता है जो आमतौर पर फुटप्लेट के पास होता है ताकि एक लंबे अवशेष को रोका जा सके, जो कृत्रिम अंग को निशान दे सकता है। स्टेप्स को सावधानीपूर्वक एक रोसेन सुई के साथ नीचे फेंक दिया जाता है, और स्टेप्स को हटा दिया जाता है। फुटप्लेट को ध्यान में रखते हुए, उपयुक्त कृत्रिम अंग की लंबाई निर्धारित करने के लिए फुटप्लेट से इंकस की लंबी प्रक्रिया तक की दूरी को मापा जाता है। इसके बाद, हम 500 mW की सेटिंग पर लेजर का उपयोग करके एक रोसेट पैटर्न बनाते हैं। यह फुटप्लेट और अंडाकार खिड़की को खोलने के लिए हाथ ड्रिल के साथ 0.7-मिमी ड्रिल या सीरियल फैलाव की अनुमति देता है। हम इसे वेस्टिबुलर अंगों को चोट की संभावना को कम करने के लिए फुटप्लेट के पीछे के 1/3 और पूर्ववर्ती 2/3 के जंक्शन पर रखते हैं। कृत्रिम अंग को तब इंकस पर और स्टेपेडोटॉमी के भीतर रखा जाता है। ऑसिकुलर श्रृंखला के झुकाव को स्टेपेडोटॉमी के भीतर कृत्रिम अंग के आंदोलन की पुष्टि करनी चाहिए। कुछ उदाहरणों में, सिंचाई की एक छोटी मात्रा को गोल खिड़की आला में रखा जा सकता है, और एक रिफ्लेक्स देखा जा सकता है। एक रक्त पैच या नरम ऊतक की एक छोटी मात्रा को कृत्रिम अंग के बाहर के छोर के चारों ओर रखा जा सकता है। टाइम्पानोमेटल फ्लैप को अपनी स्थिति में वापस कर दिया जाता है।
टाइम्पानोमेटल फ्लैप को वापस जगह पर रखा जाता है, यह सुनिश्चित करते हुए कि एन्यूलस नाली में बैठता है। या तो मरहम की एक पतली परत, या सिप्रोडेक्स समाधान के साथ गेलफोम की कई छोटी पट्टियों को चीरा लाइनों पर रखा जा सकता है।
एक कपास की गेंद और बैंड-एड को बाहरी कान पर रखा जाता है। ग्लासकॉक / मास्टोइड ड्रेसिंग आवश्यक नहीं है।
कान को सर्जरी में मरहम या गेलफोम से (आंशिक रूप से या पूरी तरह से) भरा जा सकता है, जिससे घुलने या हटाने के लिए समय की आवश्यकता होती है। आमतौर पर, ड्रॉप्स (ओफ्लोक्सासिन 0.3% ओटिक समाधान, सिप्रोडेक्स 0.3% / 0.1% ओटिक समाधान) निर्धारित किए जाते हैं, और रोगियों को 1-3 सप्ताह के लिए दिन में एक या दो बार 3-5 बूंदें लागू करने का निर्देश दिया जाता है। रोगियों को सर्जरी के बाद कम से कम 4 सप्ताह तक कान में पानी नहीं घुसने देना चाहिए जब तक कि अनुवर्ती नियुक्ति पर पूर्ण उपचार की पुष्टि नहीं की जाती है। यह वैसलीन के साथ एक कपास की गेंद को कोटिंग करके और स्नान करते समय इसे मीटस में रखकर पूरा किया जाता है। उन्हें इस दौरान स्नान या कुंड में नहीं डूबना चाहिए। रोगियों को महत्वपूर्ण तनाव या प्रतिबंधात्मक छींक / खांसी से भी बचना चाहिए। मल नरम करने वाला मल त्याग में सहायता कर सकता है, और यदि रोगी को छींकने या खांसने की आवश्यकता होती है, तो उसे इसे दबाने के बजाय अपना मुंह खुला रखना चाहिए। फॉलो-अप आमतौर पर 3-4 सप्ताह में होता है ताकि यह सुनिश्चित हो सके कि सब कुछ ठीक हो रहा है और कोई संक्रमण नहीं है। एक ऑडियोग्राम तब 3 महीने बाद किया जाता है। यदि कोई रोगी पोस्टऑपरेटिव रूप से किसी भी महत्वपूर्ण चक्कर या मतली का अनुभव करता है, तो उन्हें आक्रामक एंटीमेटिक्स दिए जा सकते हैं (फेनेर्गन पीआर काफी प्रभावी है)। यदि सिर का चक्कर अक्षम है, तो स्टेरॉयड का एक छोटा कोर्स निर्धारित किया जा सकता है। यह आमतौर पर 24-48 घंटों में हल हो जाता है।
- मानक सूक्ष्म कान ट्रे उपकरण।
- लेजर: लेजर प्रकार का चयन सर्जन और संस्थागत वरीयताओं दोनों पर निर्भर है। कार्बन डाइऑक्साइड या इरिडियम लेजर दोनों प्रभावी हैं।
- अभ्यास: यदि फुटप्लेट या स्कटम को ड्रिलिंग की आवश्यकता होती है, तो इसे छोटे कैलिबर ड्रिल (0.6-0.8 मिमी) के साथ पूरा किया जा सकता है जो आरपीएम (8,000-10,000) को कम करने के लिए सेट किया जाता है।
- प्रोस्थेसिस: उपयोग के लिए विभिन्न प्रकार के कृत्रिम अंग उपलब्ध हैं, आमतौर पर सर्जन वरीयता द्वारा निर्धारित किए जाते हैं।
स्कॉट ब्राउन जर्नल ऑफ मेडिकल इनसाइट के ओटोलरींगोलॉजी अनुभाग के संपादक के रूप में भी काम करते हैं।
इस वीडियो लेख में संदर्भित रोगी ने फिल्माने के लिए अपनी सूचित सहमति दी है और वह जानता है कि जानकारी और छवियां ऑनलाइन प्रकाशित की जाएंगी।
Citations
- डी सूजा सीई, कीर्तन एमवी। ओटोस्क्लेरोसिस। ओटोराइनोलैरिंगोलॉजी - सिर और गर्दन की सर्जरी श्रृंखला ओटोलॉजी और न्यूरोटोलॉजी। नोएडा, उत्तर प्रदेश, भारत: थिएम; 2013:204-226.
- हैरेल आरडब्ल्यू। शुद्ध स्वर मूल्यांकन। नैदानिक ऑडियोलॉजी की पुस्तिका। 5 वां संस्करण। फिलाडेल्फिया, पीए: लिपिनकोट विलियम्स और विल्किंस; 2001:71-87.
Cite this article
ब्राउन सीएस, कनिंघम III सीडी। ओटोस्क्लेरोसिस के लिए लेजर स्टेपेडोटॉमी। जे मेड इनसाइट। 2023;2023(189). दोई: 10.24296/
Procedure Outline
Table of Contents
- मध्य कान एनाटॉमी की पहचान
- अंतर्ग्रहण संधि का निरसरण
- ट्रांसेक्ट स्टेपेडियल कण्डरा
- स्टैप्स अधिरचना निकालें
- सील ओवल विंडो
Transcription
अध्याय 1
आज, यह रोगी एक 44 वर्षीय पुरुष है जो प्रगतिशील सुनवाई के साथ प्रस्तुत किया बाएं कान में नुकसान। उन्हें लगभग 5 साल पहले देखा गया था और नोट किया गया था बहुत हल्का प्रवाहकीय श्रवण हानि है अनुपस्थित ध्वनिक सजगता के साथ बाईं ओर, लेकिन उस समय, एक शल्य चिकित्सा होने के लिए महसूस नहीं किया गया था अभी तक स्टेपेडेक्टोमी के लिए उम्मीदवार। 5 वर्षों में, उनकी सुनवाई हानि बढ़ गई है, और अब उनके पास लगभग 35 डीबी प्रवाहकीय वायु-हड्डी का अंतर है निम्न और मध्य आवृत्तियों में - और वह आज लेजर के साथ बाएं स्टेपेडेक्टोमी के लिए प्रस्तुत करता है। यह किया जा रहा है एमएसी एनेस्थीसिया के तहत रोगी के साथ, इसलिए वह है IV बेहोश करने की क्रिया प्राप्त करना लेकिन हो सकता है वास्तव में हल्का हो गया और जाग गया अगर हमें उससे बात करने की जरूरत है या उसकी सुनवाई का आकलन करें। ठीक है, हम तैयारी शुरू करने के लिए अच्छे हैं। तो कौन तैयारी कर रहा है? क्या आप तैयारी कर रहे हैं? एक बीटाडाइन तैयारी - तो, एक बड़ा बीटाडीन तैयारी, और फिर कुछ चीखना ठीक है कान नहर में तैयारी करें। ठीक है, स्क्रबिंग समाधान? हाँ।
अध्याय 2
इसलिए, हम अपनी स्टेप्स प्रक्रिया शुरू करने जा रहे हैं 4-चतुर्थांश, या परिधीय, नहर ब्लॉक, जिसे हम ठीक उसी स्थान से शुरू करते हैं - मांस के अंदर - बस पहले जहां यह बाल-असर से संक्रमण करता है गैर-बालों वाली त्वचा। कभी-कभी, यदि रोगी थोड़ा अधिक हल्के होते हैं, मैं उन्हें पहले चेतावनी दूंगा। इसे इंजेक्ट करना क्योंकि वे स्थानीय एनेस्थेटिक का थोड़ा सा महसूस कर सकते हैं। और हम सिर्फ मांस के चारों ओर मार्च करने जा रहे हैं। और जैसे ही आप इंजेक्शन लगा रहे हैं, आप यह देखना चाहते हैं, मोटे मांस ऊतक एनेस्थेटिक से थोड़ा विस्तार। ठीक है, अब 5, लोर्ना। इसके बाद, मैं थोड़ा उपयोग करने जा रहा हूं फैलाव के लिए थोड़ा छोटा स्पेकुलम थोड़ा सा नहर, लेकिन जैसे ही मैं अंदर धकेलता हूं, यह इस एनेस्थेटिक का दूध निकाल देगा नहर की दीवार के नीचे। और अब आप इस स्थानीय एनेस्थेटिक में से कुछ देख सकते हैं किस तरह का है यहां संवहनी पट्टी से नीचे घुसपैठ की मॉलियस हैंडल। ठीक। एक ओर लौटें ... हम वहाँ चलें। कृपया, मेरी ओर टेबल। यह एक है 6-मिमी स्पेकुलम जो अभी हमारे पास है। आदर्श रूप से, यदि आप कम से कम प्राप्त कर सकते हैं ए 6, या उससे भी बड़ा, यह एक अच्छा काम करने की जगह है। हम एक ट्रांसकैनल का उपयोग कर रहे हैं। अन्य दृष्टिकोण जिनका उपयोग किया जा सकता है वे हैं - एंड्यूरल दृष्टिकोण या एक पोस्टऑरिकुलर दृष्टिकोण। मैं ट्रांसकैनल के माध्यम से स्टेप्स सर्जरी करना पसंद करता हूं एक कान स्पेकुलम का उपयोग करके दृष्टिकोण। ठीक है, अब इंजेक्शन। इसके बाद, मैं समुद्र के किनारे थोड़ा और इंजेक्शन लगाने जा रहा हूं संवहनी पट्टी, इसलिए - कान नहर के पीछे-बेहतर चतुर्थांश में, बस बोनी कार्टिलाजिनस जंक्शन के स्तर पर, मैं अंदर जा रहा हूँ जब तक मुझे सुई हड्डी से टकराती नहीं है। और फिर बहुत धीरे-धीरे मैं घुसपैठ करूंगा, और अगर आप नीचे देख सकते हैं, अब आप मॉलस हैंडल की ब्लैंचिंग देखेंगे। और मॉलस नीचे उम्बो तक जाता है धीरे-धीरे ब्लैंच करेंगे। और अब हमारे पास हमारी संवहनी पट्टी का एक अच्छा इंजेक्शन है।
अध्याय 3
और सर्जरी शुरू करने के लिए, हम अपने नहर चीरे लगाएंगे हमारे टाइम्पैनोमीटल फ्लैप के लिए - एक 1 चाकू, कृपया। हम लगभग उसी पर एक घटिया चीरा लगाएंगे। 6 बजे का स्थान, या जहां तक हम कर सकते हैं। यह टाइम्पैनिक झिल्ली के स्तर तक नीचे है। मैं इस चीरा को एन्यूलस के ठीक बगल में करने जा रहा हूं और फिर सीधे नहर में बाहर आओ। और हम इस चीरा लाइन के साथ तीन पास बनाएंगे ठीक हड्डी पर। अब एक बड़ा गोल चाकू। और हमारे गोल चाकू के साथ, अब हम अपना टाइम्पैनोमीटल फ्लैप चीरा लगाएंगे। जैसा कि यह कटौती की जा रही है, हम छोटे कटौती कर रहे हैं और फिर उठा रहे हैं ऊपर और फिर उन कटों को जोड़ना। तो लगभग त्वचा को क्रमिक रूप से छिद्रित करना पसंद है और फिर - सक्शन को जोड़ना - कट को जोड़ना। सक्शन वापस। सक्शन, लोर्ना। और हम चारों ओर जारी रखने जा रहे हैं, और मैं हूं - जैसा कि मैं ये कटौती कर रहा हूं, मैं ठीक हड्डी तक जा रहा हूँ। फिर मैं धीरे से यहां ऊपर उठना शुरू करने जा रहा हूं। हम इस कप को मोड़ने जा रहे हैं - बेहतर तरीके से काट लें। अक्सर, आप इसे एक के साथ काट सकते हैं कैंची की जोड़ी जहां यह ऊपर से मोटी हो जाती है। सक्शन अब. ठीक। इसके बाद, मैं टाइम्पानोमेटल फ्लैप को ऊंचा उठाना शुरू करने जा रहा हूं। और जैसे-जैसे मैं ऊंचा होता हूं, मैं इस गोल चाकू को हड्डी पर ठीक नीचे रख रहा हूं और आगे बढ़ रहे हैं। और मैं वास्तव में इसके तहत आने जा रहा हूं फ्लैप का मोटा हिस्सा यहां ऊपर उठता है और ऊंचा होता है। यह हमारे स्थानीय एनेस्थेटिक के साथ थोड़ा सूजा हुआ है। और हम बस आगे बढ़ रहे हैं। बेलुची दाईं ओर है। कभी-कभी, ऊतक अधिक बेहतर होता है मोटा, और कैंची की एक जोड़ी के साथ इसमें से कुछ को ट्रिम करना सहायक है। हम वहाँ चलें। और अब हम फ्लैप को हीन रूप से ऊंचा करने जा रहे हैं। और जैसे-जैसे मैं ऊपर उठ रहा हूँ, मैं अपने गोल चाकू के पीछे की तरफ सक्शन करने जा रहा हूं। आप फ्लैप पर सक्शन से बचना चाहते हैं जितना संभव हो इसे रोकने के लिए अधिक सूजन या संभवतः से यदि यह बहुत पतली त्वचा है तो इसे छिद्रित करें। और इसलिए मैं अब नीचे की ओर बढ़ रहा हूं वार्षिकी के स्तर तक। मैं एन्यूलस को हीन तरीके से ढूंढ रहा हूं। हमारी टाइम्पानोमैटोइड सीवन लाइन है। मैं इस फ्लैप को ऊपर उठाना जारी रखने जा रहा हूं स्तर तक नीचे की ओर वार्षिकी की। और फिर मैं धीरे-धीरे आगे बढ़ना शुरू करने जा रहा हूं इस गोल चाकू के साथ इसे वार्षिकी के किनारे के नीचे प्राप्त करने की कोशिश करें। हम वहाँ चलें। मैं वहां वलयाकार लिगामेंट देख सकता हूं। वहाँ अभी भी एक छोटा बोनी किनारा है। यहां मुझे मिला है - यहां वार्षिकी का किनारा है। और अब मैं इसे एन्यूलस के नीचे फिसलने जा रहा हूं, और फिर मैं आगे और ऊपर उठने जा रहा हूं। और अब मैं वार्षिकी के अधीन हूँ, और मैं वार्षिकी को ऊंचा उठाता रहूंगा लगभग 6 बजे, 7 बजे के स्थान से हीन। यह हमें वास्तव में हमारे प्राप्त करने की अनुमति देगा टाइपानोमेटल ऊपर-ऊपर फ्लैप करता है। अब एक छोटा बीबी जैसा कॉटनॉइड। इस बिंदु पर, मैं एक छोटी सूती गेंद लेने जा रहा हूं एपिनेफ्रीन में भिगोया और इसे हीन रूप से रखें। अब नौटंकी। यह - अक्सर, आपको रक्त से रक्तस्राव होगा हीन पहलू जहां आपने अपनी वार्षिकी को ऊंचा किया है। तो यह एक के रूप में कार्य करता है उस रक्तस्राव में से कुछ को कम करने का तरीका, और एपिनेफ्रीन इसे नियंत्रित करने में भी मदद करता है। वहाँ कुछ त्वचा की तरह है। और हम बस इसे उस हीन सल्कस में दबा देंगे। ठीक है, अब - हम बेहतर तरीके से पीछे मुड़कर देखने जा रहे हैं और हमारे शेष हिस्से को ऊंचा करें टाइम्पानोमेटल फ्लैप। कृपया, क्या मुझे एक गोल चाकू मिल सकता है? ठीक है, अब एक छोटा क्रैबट्री डिस्सेक्टर। हमारी कॉर्डा टाइम्पानी तंत्रिका है। और मैं इस रेशेदार ऊतक को सावधानीपूर्वक अलग करने जा रहा हूं कॉर्डा टाइम्पानी से। और पश्चवर्ती मॉलोलर लिगामेंट। एक चाकू, कृपया। वहाँ कॉर्डा तिम्पानी है और पीछे के मॉलोलर फोल्ड का थोड़ा अवशेष। चलो अब एक फुटप्लेट हुक रखते हैं। हम अपने को देखना शुरू कर सकते हैं स्टेप्स का इंकस और कैपिटुलम। मैं बस इस छोटे से दायरे से यहां आने जा रहा हूं, और इसे भी मुक्त करें थोड़ा सा। कॉर्डा टाइम्पानी है। कॉर्डा टाइम्पानी तंत्रिका। ठीक है, अब एक हाउस इलाज।
अध्याय 4
तो आगे, हमारे प्रदर्शन में सुधार करने के लिए, मैं जा रहा हूं - हम कुछ हड्डी को हटाने जा रहे हैं पीछे-बेहतर नहर की दीवार से। आदर्श रूप से, आप चेहरे की तंत्रिका को देखने में सक्षम होना चाहते हैं अंडाकार खिड़की और पिरामिड के ऊपर स्टेपेडियल कण्डरा की प्रक्रिया पीछे की ओर। पोंछना। और यह एक है - जैसा कि आप इलाज करते हैं, हम हैं - यह कलाई की घूर्णी गति है। बस उस हड्डी को बाहर निकालने की तरह। चूषण। और अब एक - एक नौटंकी। मैं धीरे से इस फ्लैप को थोड़ा और आगे बढ़ाने जा रहा हूं - हमें कुछ और एक्सपोजर देने के लिए। और अगर हम धीरे से मॉलस पर उठाते हैं, मेरे पास अच्छी आवाजाही है इंकस, लेकिन स्टेप्स हिलते नहीं दिखते हैं। स्टेप्स तय किए गए हैं। चूषण। और मैं अब एक की तलाश में हूँ गोल खिड़की रिफ्लेक्स, लेकिन मैं वास्तव में एक को बहुत कुछ नहीं देख रहा हूं। ठीक है, इसलिए स्टेप्स तय किए गए हैं। हम आगे बढ़ सकते हैं और लेजर फाइबर खोल सकते हैं। इलाज. चूषण। मैं बिल्कुल नहीं देख सकता। आप पूर्ववर्ती मेहराब देखते हैं - बहुत प्रमुखता से। अक्सर, आप - आप पूर्वकाल मेहराब को अच्छी तरह से नहीं देखेंगे। हां, मैं बस थोड़ी सी अतिरिक्त हड्डी का इलाज कर रहा हूं वास्तव में देखने में सक्षम होने की कोशिश करें - पीछे के पहलू के बारे में अधिक स्टेप्स की संख्या। हाँ, क्योंकि, देखो? वास्तव में, उसे एक अजीब दिखने वाले स्टेप्स मिले हैं। और एक बहुत पतली इंकस। हाँ। बहुत कमजोर.
ठीक। इसलिए अब जब हमने एक्सपोजर में सुधार किया है, तो मैं कर सकता हूं देखते हैं कि हमारे पास यहां इनकस है। इनक्यूडोस्टेपेडियल जोड़ - जब आप धीरे से स्पर्श करते हैं, तो आप जोड़ को देख सकते हैं यहीं स्ट्रेच करें। स्टेपेडियल कण्डरा, पूर्ववर्ती क्रूस, और पीछे का क्रूस यहाँ वापस आ गया। चेहरे की तंत्रिका को यहां इंकस के लिए औसत दर्जे का देखा जा सकता है। लेजर।
अध्याय 5
इसके बाद, हम इनक्यूडोस्टेपेडियल जोड़ को अलग करने जा रहे हैं। यह एक सीओ2 लेजर है जो फाइबर ऑप्टिक के माध्यम से ले जाया जाता है - केबल। और हम 4 वाट और 100 मिलीसेकंड की सेटिंग्स का उपयोग कर रहे हैं - दालों। लेजर ऑन। लेजर ऑन। मुझे पहले वाष्पीकरण करने के लिए लेजर का उपयोग करना पसंद है जोड़ के चारों ओर म्यूकोसा। कभी-कभी, यह काफी मोटा हो सकता है, और जब आप कटौती करने की कोशिश कर रहे हैं चाकू के साथ इसके माध्यम से, आप स्टेप्स को काफी खींच सकते हैं। तो मैं ठीक उसी पर गोली चला रहा हूँ इंकस और इनकस के बीच कैपिटुलम का स्तर स्टेप्स का कैपिटुलम। अब संयुक्त चाकू। इसके बाद, हम एक आईएस संयुक्त चाकू का उपयोग करेंगे - आगे इनक्यूडोस्टेपेडियल जोड़ को अलग करें। अगर मैं अब उठता हूं, तो मुझे एक अच्छा मिलता है, दोनों के बीच साफ विमान। अच्छा। फिर, हमारे पास इनकस और मॉलियस की अच्छी आवाजाही है। लेजर वापस. इसके बाद, हम करेंगे स्टेपेडियल कण्डरा काटें।
लेजर ऑन। मेरे बाएं हाथ में सक्शन। बहुत मोटी टेपेडियल कण्डरा। एक बार कण्डरा कट जाने के बाद, अब मेरे पास एक अच्छी सीधी रेखा हो सकती है पीछे के क्रूस पर दृष्टि।
मैं अब काटने के लिए लेजर का उपयोग करने जा रहा हूं क्रूस फुटप्लेट के जितना हो सके उतना करीब है। और लोर्ना, हम अब 24 सक्शन पर जाएंगे। एमएम हम्म। ठीक। लेजर वापस. लेजर ऑन। इसलिए हमारे पास अभी भी इसके कुछ और क्षेत्र हैं पश्चवर्ती क्रूस हम अब लेजर पर जा रहे हैं। और फिर यह एक असामान्य है - कुछ हद तक असामान्य स्थिति जहां हमारे पास वास्तव में एक है पूर्वकाल मेहराब का बहुत स्पष्ट दृश्य। अक्सर सिर्फ कोण के कारण, आप पूर्वकाल मेहराब भी नहीं देख सकते हैं। लेजर। तो यह हमें अवसर प्रदान करता है वास्तव में आगे बढ़ें और पूर्ववर्ती मेहराब को काट दें लेजर के विपरीत वास्तव में इसे तोड़ना। लेजर ऑन। तो अब मैं लेजर का उपयोग करने जा रहा हूं पूर्ववर्ती मेहराब के माध्यम से जाओ। फिर, हम कटौती करने की कोशिश करना चाहते हैं फुटप्लेट के जितना करीब संभव है, इसलिए हम बहुत अधिक नहीं छोड़ रहे हैं क्रूरा के अवशेष अभी भी जुड़े हुए हैं। अब एक बारबरा सुई। तो आगे मैं सिर्फ एक उपकरण का उपयोग करूंगा इन तरह के ब्रेक-अप - यह चार जो अभी भी स्टेप्स को संलग्न कर रहा है। और अब पूर्वकाल मेहराब अलग हो गया है, और आगे हम पीछे के क्रूस को अलग करेंगे। और वास्तव में हटा दें - वहां अभी भी थोड़ा सा है। लेजर। ठीक है, अब - क्रूरा पूरी तरह से अलग हो गया है। क्या मुझे अब सक्शन मिल सकता है? और हम बस यहां स्टेप्स के मेहराब को हटा देंगे। कप की एक जोड़ी। मुझे नहीं लगता कि यहां पर्याप्त चूषण है। ठीक है, अब एक माइक्रो फुटप्लेट हुक। इसके थोड़े अवशेष हैं - क्रूरा, इसलिए एक छोटे से हुक के साथ हम कर सकते हैं इसे मुफ्त करें और इसे थोड़ा साफ करें। वह क्या है? ठीक। और फिर हमें आगे एक मापने वाली रॉड की आवश्यकता होगी। हाँ। यार, वह आगे बढ़ रहा है। ठीक। इसके बाद, हम दूरी को मापने जा रहे हैं इंकस से फुटप्लेट तक। यह एक 4.5 मिमी मापने वाली रॉड है, तो यह किसके सिरे से 4.5 मिमी है? यह उपकरण छोटे कांटे के लिए है। तो मापते समय, इस छोटे कांटे तक पहुंचना चाहिए इंकस का शीर्ष। और यह थोड़ा सा हो सकता है - बस एक बाल छोटा है। यह वास्तव में सही के बारे में है। यह शायद एक के बारे में जरूरत होगी - क्या हमारे पास 4.75 बाय 0.5 है?
अध्याय 6
इसके बाद, हम अपने फेनेस्ट्रा बनाने के लिए लेजर का उपयोग करेंगे। हम जा रहे हैं फेनेस्ट्रा को ए में बनाएं - फुटप्लेट का लगभग मध्य भाग। उसके पास यहां बहुत सी छोटी रक्त वाहिकाएं हैं, इसलिए हम वास्तव में लेजर का उपयोग करेंगे इन्हें इकट्ठा करें। लेजर ऑन। और फिर।।। उनकी फुटप्लेट वास्तव में बहुत मोटी है। चलो आगे कृत्रिम अंग लेते हैं। और थोड़ा सा पानी। ठीक है, अब पॉसिगेटर। ठीक है लोर्ना, इसे पकड़ो। और फिर बगल में एक बारबरा सुई। मोटी चीजें अभी भी। मैं वास्तव में कुछ चार को स्क्रैप कर रहा हूं जहां हमने लेजर किया है। यह पिछला हिस्सा पूर्ववर्ती की तुलना में मोटा है। अब एक 24 सक्शन, और फिर मैं लेजर वापस ले लूंगा। और जब मैं चूषण कर रहा हूं, तो मेरे पास है मेरा हाथ नियंत्रण छेद से दूर है, इसलिए हमारे पास कम चूषण है। ठीक है, लेजर वापस. लेजर ऑन। हाँ, यह बहुत मोटा है। मुझे नहीं पता कि यह कितना आसान होगा। देखें कि यह कैसे थोड़ा सा मोबाइल है ... हाँ। ब्रेकअप करने की कोशिश करें और उस चर को वहां से हटा दें। सक्शन अब. नहीं, यह एक फुटप्लेट है, लेकिन यह ठीक है। वह ठीक है। यह एक अजीब फुटप्लेट है। सक्शन अब और फिर लेजर। यह जितना दिखता था उससे कहीं अधिक मोटा है। ठीक है, अब मैं पार करना शुरू कर रहा हूँ। हम वास्तव में उद्घाटन को बड़ा बनाने के लिए इसका उपयोग करते हैं। पोंछा, लोर्ना। वह एक बहुत बड़ा है - हां, मेरा मतलब है, एक बहुत मोटी फुटप्लेट। तो इस रसप के साथ, मैं मार्जिन के चारों ओर जा रहा हूं हमारे परिवार के बारे में और सिर्फ इन किनारों को चिकना करने की तरह। जितना मैं कर सकता हूं। सौभाग्य से, हमें कोई रक्तस्राव नहीं हुआ है। यह काफी महत्वपूर्ण है ... अब हमारे पास हमारा फेनेस्ट्रा है। क्या मुझे अब 6 मिमी मिल सकता है? हमारे पिस्टन का हम उपयोग करने जा रहे हैं एक 5 मिमी पिस्टन है, इसलिए हम यह सुनिश्चित करना चाहते हैं कि यह वहां फिट हो। यह एक 6 मिमी रास्प है। पोंछना। मैं बस इसे वहां से प्राप्त करने में सक्षम हूं। ठीक। फुटप्लेट बाहर आने की कोशिश कर रही है। और आगे, हम कृत्रिम अंग लेंगे।
अध्याय 7
अब क्या मुझे फुटप्लेट हुक मिल सकता है? तो अब, पिस्टन हमारे फेनेस्ट्रा के माध्यम से है, और अब हम बस जा रहे हैं तार लूप को उस तरह से पुनर्स्थापित करें जहां हम इसे इंकस पर चाहते हैं। शायद इसे थोड़ा सा ऊपर उठाएं क्योंकि यह है ... आमतौर पर, आप इसे लगभग एक तिहाई दूर पर चाहते हैं, लेकिन उसकी इनकस थोड़ी कम हो जाती है टिप की ओर, और इसलिए आप खुद को कुछ देना चाहते हैं दूरी इसलिए इसमें नीचे से फिसलने की प्रवृत्ति नहीं है। और फिर मैं भी धीरे से जा रहा हूं, इससे पहले कि हम क्रिम्प, सुनिश्चित करें कि यह चलता है, और यह हमारे फेनेस्ट्रा के भीतर स्वतंत्र रूप से चलता है। ठीक है, लेजर. यह एक नितिनोल मेमोरी आकार पिस्टन है, तो यह एक तार लूप है जिसमें टाइटेनियम और निकल का एक संयोजन और गर्म होने पर, एक पूर्वनिर्मित आकार को फिर से मान लेगा। इसलिए हम वास्तव में कृत्रिम अंग को कम करने के लिए लेजर का उपयोग करते हैं। लेजर ऑन। और हम इसे सिर्फ एक-दो बार छूएंगे। और फिर यह करना चाहिए। बारबरा सुई। और हम सिर्फ जांच करेंगे और सुनिश्चित करेंगे कि यह सुंदर है वहां सुरक्षित। और इंकस के आंदोलन के साथ इसका अच्छा आंदोलन है। हां, तो अधिकांश स्टेप्स कृत्रिम अंगों के साथ समस्या - वायर-लूप प्रकार के कृत्रिम अंग - यह है कि यदि वे सिकुड़े हुए हैं बहुत तंग, वे इंकस का गला घोंट देंगे, और आप करेंगे सिरा के परिगलन प्राप्त करें इंकस - या यदि वे बहुत ढीले हैं, कंपन गति धीरे-धीरे होगी इंकस के माध्यम से देखा गया, और वे तब विफल हो जाएंगे। बाल्टी हैंडल प्रोस्थेसिस इस समस्या से बचें बस उनके द्वारा - अंतर्निहित तरीके से कि वे इनकस पर बैठते हैं, इसलिए यह एक अलग विकल्प है। हालांकि, उनके पास समस्याएं भी हो सकती हैं अन्य समस्याओं के साथ। दुर्भाग्य से, किसी ने भी विकास नहीं किया है 100% फुलप्रूफ स्टेप्स प्रोस्थेसिस।
अध्याय 8
इसके बाद, हम थोड़ा सा लेने जा रहे हैं चमड़े के नीचे के ऊतक हमारे टाइम्पैनोमीटल फ्लैप के नीचे मोटा क्षेत्र, और बस इसके आधार के चारों ओर थोड़ा सा ऊतक डालें कृत्रिम अंग, और फिर हम किया जाएगा। क्या मुझे दाईं ओर और बेलुची के पास कप की एक जोड़ी हो सकती है? हाँ, क्या हम उसे थोड़ा जगा सकते हैं, दोस्तों? यह एक तरह से अच्छा होगा। ठीक है, दाईं ओर कप। बेलुची बाईं ओर है। इसलिए मैं आमतौर पर बस इस मोटे क्षेत्र में जाऊंगा। टाइम्पानोमेटल फ्लैप, संवहनी पट्टी क्षेत्र। आप चमड़े के नीचे के ऊतक को अंदर से भी ले सकते हैं मांस, एक छोटा सा चीरा बनाओ, या आप कुछ ले सकते हैं ईयरलोब से चमड़े के नीचे की वसा। तो यहां से केवल थोड़ी मात्रा में ऊतक। नौटंकी, कृपया। प्रावरणी प्रेस। पहले नौटंकी। बल्ब इरिगेटर, लोर्ना। और फिर हम इसे दबाने जा रहे हैं ऊतक की थोड़ी मात्रा। आप के लिए नहीं है यह आवश्यक रूप से करें, लेकिन मैं इसे कुछ छोटे टुकड़ों में विभाजित करना पसंद करता हूं। 59 - 10. ठीक है, अब एक बारबरा सुई। यहाँ तुम्हारा चाकू है, लोर्ना. और मुझे बस इसे एक सेकंड के लिए छोड़ दें। और मैं बस इसमें से थोड़ा सा रखने जा रहा हूं चारों ओर चमड़े के नीचे के ऊतक कृत्रिम अंग का आधार सिर्फ एक सील बनाने में मदद करने के लिए। और वह दूसरा टुकड़ा। हम शायद सामने की तरफ वापस चले जाएंगे। ठीक। सक्शन एक बार और। क्या यह है - 24? और फिर अंत में - आखिरी चीज जो हम करेंगे - लोर्ना, मुझे उस बारबरा को एक और बार लेने दें - यह है कि हम बस थोड़ा सा रक्तस्राव भी पैदा करेंगे इस कृत्रिम अंग के चारों ओर रक्त पैच। मैं सिर्फ एक चीज की जांच करना चाहता हूं। इसे पकड़ो, लोर्ना। तो अंतिम चीज जो हम करने जा रहे हैं वह सिर्फ पूर्वकाल है अंडाकार खिड़की पर - थोड़ी रक्त वाहिका खोजें और बस अवुल्स यह कुछ रक्तस्राव को प्रेरित करने के लिए थोड़ा सा, और फिर हम इसके चारों ओर एक छोटा रक्त पैच बनाएंगे प्रोस्थेसिस भी। मैं बस उस खून को नीचे लाने के लिए ले जाऊंगा। ठीक है, लोर्ना, मुझे अब 3 सक्शन लेने दो। तो अब हमारे पास कृत्रिम अंग के चारों ओर नरम ऊतक है साथ ही एक रक्त पैच भी। और हम अपनी कपास की गेंद को बाहर निकालने जा रहे हैं, और फिर हम सब खत्म हो जाएंगे। लोर्ना, क्या मेरे पास एक जोड़ी हो सकती है - क्या मेरे पास कप की एक जोड़ी हो सकती है? इसे ले लो। लोर्ना, क्या आपके पास एक और 3 है? ठीक। इसके बाद, टेबल दूर - और मरहम अब। और फिर कान नहर भरने के लिए, हम 3-मिलीलीटर सिरिंज में लोड किए गए बेसिट्रासिन मलहम का उपयोग करते हैं एक कुंद टिप सुई के साथ, और मूल रूप से इस मरहम के साथ पूरे कान नहर को भरें, और मरहम का वजन बस होगा उस फ्लैप को नीचे पकड़ो और उपचार के लिए चीजों की अनुमति दें।
